-
¿Qué significan los resultados anormales del Papanicolaou?
SRC:SelfWritten
Un resultado anormal en el Papanicolaou no significa necesariamente que tengas cáncer. Sin embargo, sí requiere atención médica. Esta prueba es esencial para detectar cambios en las células del cuello uterino. Estos cambios pueden deberse a diversas causas.
Esta prueba es esencial para detectar cambios en las células del cuello uterino. Estos cambios pueden deberse a diversas causas.Conocer el significado de los resultados anormales ayuda a tomar decisiones informadas y a seguir las recomendaciones médicas adecuadas.
¿Qué puede causar un resultado anormal en el Papanicolaou?
Los resultados anormales del Papanicolaou pueden deberse a varias razones. Algunas son temporales y no representan un riesgo grave.
Una causa común es una infección vaginal o cervical. Estas infecciones pueden incluir el virus del papiloma humano (VPH), hongos o bacterias.
También pueden deberse a inflamaciones causadas por irritaciones químicas, como el uso de productos vaginales. Incluso las relaciones sexuales recientes pueden influir.
En algunos casos, el resultado puede indicar células precancerosas o cambios que podrían evolucionar a cáncer si no se tratan.
¿Cómo se clasifican los resultados anormales?
Los resultados anormales del Papanicolaou se clasifican en diferentes niveles según la gravedad de los cambios celulares.
- ASC-US (células escamosas atípicas de significado indeterminado): Es la alteración más común y generalmente se debe a infecciones leves.
- ASC-H (células escamosas atípicas que no descartan lesiones de alto grado): Indican un mayor riesgo de lesiones precancerosas.
- LSIL (lesión intraepitelial escamosa de bajo grado): Señala cambios leves que suelen estar relacionados con el VPH y pueden desaparecer por sí solos.
- HSIL (lesión intraepitelial escamosa de alto grado): Indica cambios más graves que pueden requerir tratamiento inmediato.
- Células glandulares atípicas: Estas células provienen del canal cervical y pueden requerir estudios más detallados.
- Cáncer o células malignas: Este resultado es poco común, pero indica la presencia de células cancerosas.
¿Qué sucede después de un resultado anormal?
Un resultado anormal requiere seguimiento médico. Esto no implica necesariamente que exista un problema grave.
El médico puede recomendar repetir la prueba de Papanicolaou en unos meses. Esto es común en casos de ASC-US o LSIL.
En algunos casos, se realizan pruebas adicionales, como la detección de VPH. Esto ayuda a determinar si existe una infección de alto riesgo.
Otra opción es la colposcopia. Este procedimiento permite observar el cuello uterino con más detalle y tomar una biopsia si es necesario.
Si se detectan células precancerosas, el médico puede sugerir tratamientos para eliminarlas. Estos incluyen crioterapia, cirugía o procedimientos con láser.
¿Significa cáncer un resultado anormal del Papanicolaou?
No todos los resultados anormales del Papanicolaou significan cáncer. La mayoría de las alteraciones son leves y se resuelven sin tratamiento.
Los cambios precancerosos detectados a tiempo tienen un alto índice de éxito con el tratamiento. Esto previene el desarrollo del cáncer cervical.
La clave es seguir las recomendaciones médicas. Ignorar los resultados o retrasar el seguimiento puede aumentar los riesgos.
Importancia de no alarmarse
Recibir un resultado anormal puede ser preocupante, pero es importante mantener la calma. La detección temprana permite actuar con tiempo y eficacia.
Muchas alteraciones celulares son temporales o tratables. La orientación médica adecuada es fundamental para manejar cualquier situación.
No te automediques ni busques soluciones sin consultar a un especialista. El diagnóstico y tratamiento adecuados son esenciales.
¿Cómo prevenir complicaciones?
Hacerte el Papanicolaou regularmente es la mejor forma de prevenir complicaciones. Este examen detecta problemas antes de que se conviertan en algo grave.
Mantén una buena comunicación con tu médico. Informa cualquier síntoma o preocupación que tengas sobre tu salud cervical.
Adoptar hábitos saludables también es clave. Evita fumar, practica sexo seguro y mantén un sistema inmunológico fuerte.
Recuerda que la prevención es la mejor herramienta para cuidar tu salud.
La tranquilidad está en el seguimiento adecuado
Un resultado anormal en el Papanicolaou no es el final del camino. Es una oportunidad para actuar y proteger tu bienestar.
Sigue las recomendaciones médicas y realiza las pruebas adicionales que sean necesarias. Confía en que estás tomando los pasos correctos.
La detección temprana salva vidas. No descuides tu salud y programa tus revisiones médicas regularmente. Tu cuerpo te lo agradecerá.
-
La importancia de la mastografía incluso si no tienes síntomas
SRC:SelfWritten
La importancia de la mastografía incluso si no tienes síntomas
La mastografía es una prueba clave en la detección temprana del cáncer de mama. Aunque no tengas síntomas, realizarte una mastografía puede ser crucial para tu salud. Este examen utiliza rayos X para obtener imágenes detalladas de las mamas, lo que permite identificar anomalías, como tumores o calcificaciones, antes de que sean palpables o visibles. A continuación, se explican las razones por las que la mastografía es importante, incluso si no presentas síntomas.
¿Qué es la mastografía y cómo funciona en la detección del cáncer de mama?
La mastografía es un examen de imagen que utiliza rayos X de baja dosis para obtener fotografías de las mamas. Su principal objetivo es detectar el cáncer de mama en sus primeras etapas, cuando aún no se presentan síntomas evidentes. A través de este examen, se pueden identificar masas, cambios en los tejidos mamarios o calcificaciones, que podrían ser indicativos de cáncer.
La mastografía es especialmente útil para detectar anomalías que no son palpables. Esto significa que, incluso si no notas ningún bulto o dolor, la prueba puede detectar posibles problemas antes de que se hagan evidentes.
¿Por qué es posible tener cáncer de mama sin presentar síntomas?
El cáncer de mama no siempre se manifiesta con síntomas visibles o dolorosos. De hecho, muchas veces, los primeros signos de cáncer no son detectables a simple vista ni se sienten al tacto. El cáncer de mama puede desarrollarse de manera muy silenciosa, sin causar dolor ni cambios evidentes en la apariencia de la mama.
Esto es especialmente cierto en las primeras etapas de la enfermedad. Por esta razón, muchas mujeres no son conscientes de que tienen cáncer hasta que este ha avanzado significativamente. La mastografía juega un papel fundamental en la detección de estos cambios sutiles antes de que se vuelvan notables.
La importancia de la detección temprana del cáncer de mama
La detección temprana es clave para el tratamiento exitoso del cáncer de mama. Si se detecta en sus primeras etapas, las posibilidades de tratamiento efectivo y recuperación son mucho mayores. La mastografía permite a los médicos identificar tumores pequeños o cambios en los tejidos mamarios que no son visibles ni palpables, lo que facilita la intervención antes de que el cáncer se haya propagado.
El diagnóstico temprano puede marcar una gran diferencia en el tipo de tratamiento necesario y en el pronóstico general de la paciente. Con un diagnóstico oportuno, las opciones de tratamiento son más variadas, menos invasivas y más efectivas.
Cómo la mastografía puede detectar cambios sutiles en las mamas
La mastografía no solo detecta bultos grandes o masas evidentes. También es capaz de identificar cambios mucho más pequeños y sutiles en el tejido mamario que pueden pasar desapercibidos sin la prueba. Estos cambios pueden incluir pequeñas calcificaciones o asimetrías en el tejido mamario que no son evidentes en la exploración física.
En muchos casos, la mastografía es capaz de detectar estos signos antes de que causen dolor o molestias, lo que permite una intervención temprana y un mejor pronóstico. Es importante recordar que incluso si no tienes síntomas, estos cambios pueden ser una señal de que algo no está bien, y la mastografía es la única forma de detectarlos con precisión.
El papel de la mastografía en mujeres con bajo riesgo
Aunque muchas personas asocian las mamografías con mujeres que tienen un alto riesgo de cáncer de mama, como aquellas con antecedentes familiares, la mastografía sigue siendo crucial para todas las mujeres, incluso para aquellas con bajo riesgo. Esto se debe a que el cáncer de mama puede afectar a mujeres sin antecedentes familiares ni factores de riesgo evidentes.
Realizarse una mastografía de manera regular, incluso si no tienes síntomas, es una forma eficaz de prevenir el cáncer de mama. La prueba permite detectar cambios antes de que aparezcan signos visibles o palpables, lo que aumenta las probabilidades de tratamiento exitoso.
Estadísticas que respaldan la importancia de las mamografías regulares
Estudios han demostrado que las mamografías regulares pueden reducir la mortalidad por cáncer de mama en hasta un 20-30%. La detección temprana a través de la mastografía permite tratar los tumores en sus primeras etapas, lo que mejora significativamente las tasas de supervivencia.
Además, las investigaciones muestran que las mujeres que se realizan mamografías regulares tienen más probabilidades de sobrevivir al cáncer de mama en comparación con aquellas que no se realizan las pruebas con regularidad. Las estadísticas respaldan la importancia de la mastografía como una herramienta fundamental en la lucha contra el cáncer de mama.
Avances en la tecnología de la mastografía
 Los avances tecnológicos han mejorado la precisión de la mastografía. Las mamografías digitales y la tomosíntesis mamaria son tecnologías recientes que ofrecen imágenes más claras y detalladas. Estos avances permiten una detección más precisa de pequeñas anormalidades que podrían haber sido pasadas por alto en pruebas anteriores.
Los avances tecnológicos han mejorado la precisión de la mastografía. Las mamografías digitales y la tomosíntesis mamaria son tecnologías recientes que ofrecen imágenes más claras y detalladas. Estos avances permiten una detección más precisa de pequeñas anormalidades que podrían haber sido pasadas por alto en pruebas anteriores.Las nuevas tecnologías también han reducido la cantidad de falsos positivos y negativos, lo que ayuda a mejorar la exactitud del diagnóstico y a evitar intervenciones innecesarias. La evolución de la tecnología sigue mejorando la capacidad de la mastografía para detectar problemas antes de que se vuelvan graves.
Frecuencia recomendada para realizarse una mastografía
La frecuencia con la que debes realizarte una mastografía depende de tu edad y tu historial médico. Las mujeres mayores de 40 años deben someterse a una mamografía cada año o cada dos años, incluso si no presentan síntomas. Si tienes antecedentes familiares de cáncer de mama o factores de riesgo elevados, es posible que tu médico recomiende realizarte una mamografía con mayor frecuencia.
Es importante hablar con tu médico sobre tu historial médico y cualquier factor de riesgo que puedas tener. Ellos podrán guiarte sobre cuándo comenzar a realizarte las pruebas y con qué frecuencia.
Cómo hablar con tu médico sobre la necesidad de una mastografía
Si no tienes síntomas pero estás preocupada por tu salud mamaria, habla con tu médico sobre la importancia de la mastografía. Tu médico podrá evaluar tu historial médico, tus factores de riesgo y recomendarte la frecuencia adecuada para realizarte las mamografías. Incluso si no tienes síntomas, la mastografía es una herramienta vital para la detección temprana del cáncer de mama.
En resumen, la mastografía es una prueba esencial, incluso si no presentas síntomas. La detección temprana puede marcar la diferencia en el tratamiento y la supervivencia del cáncer de mama, y realizarse mamografías regulares es una forma efectiva de cuidar tu salud.
-
¿Puede el examen general de orina detectar infecciones urinarias?
SRC:SelfWritten
El examen general de orina es uno de los estudios médicos más utilizados para evaluar la salud del sistema urinario. Este análisis sencillo y no invasivo puede ayudar a diagnosticar diversas afecciones, incluidas las infecciones urinarias. Su capacidad para detectar anomalías en la orina lo convierte en una herramienta clave en la medicina preventiva.
¿Qué es una infección urinaria?
Una infección urinaria ocurre cuando microorganismos, generalmente bacterias, invaden el tracto urinario. Estas infecciones pueden afectar diferentes partes del sistema, como la vejiga, la uretra o los riñones.
Los síntomas más comunes incluyen ardor al orinar, urgencia urinaria, dolor en la parte baja del abdomen y orina turbia o con mal olor. En algunos casos, la infección puede ser asintomática, lo que dificulta su detección sin un análisis adecuado.
¿Qué evalúa un examen general de orina?
El examen general de orina analiza varios aspectos de la muestra. Este estudio se divide en tres etapas principales:
- Examen físico: Evalúa el color, la claridad y el olor de la orina. Una orina turbia o con mal olor puede indicar infección.
- Examen químico: Utiliza tiras reactivas para detectar sustancias como nitritos, leucocitos y proteínas. Estos elementos son clave para identificar infecciones urinarias.
- Examen microscópico: Permite observar la presencia de bacterias, glóbulos blancos o rojos y otros elementos relacionados con infecciones.
Cada uno de estos análisis proporciona información crucial para diagnosticar y tratar la infección de manera oportuna.
¿Cómo detecta el examen general de orina una infección urinaria?
El examen general de orina detecta infecciones urinarias mediante la identificación de anomalías específicas. Algunas de las más comunes son:
- Leucocitos en la orina: La presencia de glóbulos blancos indica una respuesta inmunológica a la infección.
- Nitritos: Muchas bacterias convierten los nitratos de la orina en nitritos, lo que señala una posible infección bacteriana.
- Proteínas: Aunque su presencia puede deberse a otras causas, también puede ser un indicador de inflamación en el tracto urinario.
- Bacterias: El análisis microscópico confirma la presencia de microorganismos en la muestra.
Estos hallazgos ayudan al médico a confirmar el diagnóstico y establecer el tratamiento adecuado.
¿Qué significa un resultado positivo en el examen general de orina?
Un resultado positivo en el examen general de orina no siempre significa que hay una infección urinaria. A veces, otros factores como la contaminación de la muestra pueden alterar los resultados.
Sin embargo, si se detectan leucocitos, nitritos y bacterias, es probable que exista una infección activa. En estos casos, el médico puede recomendar un urocultivo para identificar la bacteria específica y su sensibilidad a los antibióticos.
Ventajas de usar el examen general de orina para detectar infecciones urinarias
El examen general de orina ofrece varias ventajas en el diagnóstico de infecciones urinarias. Algunas de ellas incluyen:
- Rapidez: Los resultados suelen estar disponibles el mismo día.
- No invasivo: Solo requiere una muestra de orina.
- Costo accesible: Es más económico que otros análisis.
- Detección temprana: Permite identificar infecciones antes de que se agraven.
Estas características lo convierten en un método práctico y eficaz para el control de la salud urinaria.
¿Cuándo debes realizarte un examen general de orina?
Es recomendable realizarse un examen general de orina si presentas síntomas como ardor al orinar, dolor abdominal o cambios en el color de la orina. También es útil durante chequeos médicos de rutina, especialmente si tienes antecedentes de infecciones urinarias recurrentes.
Las mujeres embarazadas y las personas con enfermedades crónicas como diabetes también deben realizarse este análisis periódicamente. Esto ayuda a prevenir complicaciones y a mantener una buena salud urinaria.
¿Qué hacer si el examen confirma una infección urinaria?
Si el examen general de orina confirma la infección, el médico puede recetar antibióticos para tratarla. Es importante seguir las indicaciones médicas y completar el tratamiento, incluso si los síntomas desaparecen antes de terminar el medicamento.
Además, es fundamental mantener una buena hidratación, evitar irritantes como el café y el alcohol, y practicar hábitos de higiene adecuados. Estas medidas complementan el tratamiento y previenen futuras infecciones.
Conclusión
El examen general de orina es una herramienta confiable y accesible para detectar infecciones urinarias. Su capacidad para identificar anomalías en la orina permite un diagnóstico temprano y un tratamiento eficaz.
Realizar este análisis ante los primeros síntomas o como parte de un chequeo regular es esencial para cuidar la salud del tracto urinario. Consulta a tu médico para determinar si este examen es adecuado para ti.

-
¿Qué debo evitar antes de realizarme un examen general de orina?
SRC:SelfWritten
El examen general de orina es una prueba sencilla pero muy útil en el diagnóstico de diversas afecciones médicas. Esta prueba ayuda a detectar problemas renales, infecciones urinarias, diabetes, entre otras condiciones. Para asegurar resultados precisos, es importante seguir ciertas recomendaciones antes de realizarse este examen. En este artículo, te explicamos qué debes evitar para obtener una muestra confiable.
Alimentos y bebidas a evitar antes del examen
La dieta juega un papel importante en los resultados del examen general de orina. Algunos alimentos y bebidas pueden alterar la apariencia de la orina, lo que puede dificultar la interpretación correcta de la prueba.
1. Café y bebidas con cafeína
El café, el té y otras bebidas con cafeína pueden aumentar la producción de orina, lo que podría afectar la concentración de ciertos componentes. Además, la cafeína puede alterar temporalmente el pH de la orina y, en algunos casos, influir en la cantidad de proteínas o glucosa detectadas. Por lo tanto, es recomendable evitar estas bebidas al menos 24 horas antes del examen.
2. Alcohol
El alcohol es otro de los elementos que pueden influir en los resultados del examen. Aumenta la producción de orina y puede llevar a una deshidratación, lo que afecta la concentración de sustancias en la orina. Además, el consumo excesivo de alcohol puede alterar la función renal, lo que podría dar lugar a resultados erróneos. Lo mejor es evitar el alcohol durante 24 horas antes de la prueba.
3. Alimentos con colores fuertes
Algunos alimentos, como la remolacha, las zanahorias, las moras o los colorantes artificiales en alimentos procesados, pueden cambiar temporalmente el color de la orina. Esto puede dificultar la interpretación del color de la orina y hacer que el laboratorio identifique sustancias que no están presentes. Es recomendable evitar estos alimentos un día antes del examen para obtener resultados más precisos.
Impacto de medicamentos y suplementos
Es importante tener en cuenta que algunos medicamentos y suplementos pueden influir en los resultados de un examen general de orina. Si estás tomando algún medicamento, es crucial informarle a tu médico o al laboratorio para que lo tengan en cuenta al interpretar los resultados.
1. Medicamentos para la hipertensión y diuréticos
Los medicamentos que se usan para controlar la hipertensión o los diuréticos pueden afectar la cantidad y la composición de la orina. Algunos de estos fármacos pueden alterar la presencia de proteínas o sales en la muestra, lo que podría llevar a una interpretación incorrecta.
2. Suplementos vitamínicos y minerales
Ciertos suplementos, especialmente los que contienen vitamina C o hierro, pueden cambiar el color de la orina o alterar su composición. También pueden influir en los niveles de glucosa o proteínas, lo que podría alterar los resultados del examen. Si estás tomando suplementos, es recomendable consultarlo con el médico antes del examen.
3. Antibióticos y otros medicamentos recetados
Algunos antibióticos pueden afectar las bacterias presentes en la orina, alterando los resultados de la prueba. Si estás bajo tratamiento médico, asegúrate de informar sobre los medicamentos que tomas para evitar que interfieran con el análisis.
Hábitos que pueden influir en los resultados
Existen varios hábitos que, si no se controlan, pueden afectar la calidad de la muestra de orina y, por lo tanto, los resultados del examen general de orina. A continuación, te explicamos cuáles son los más relevantes.
1. Ejercicio intenso
El ejercicio físico intenso puede alterar la composición de la orina. El esfuerzo excesivo puede causar la liberación de proteínas o glóbulos rojos en la orina, lo que puede llevar a la detección de anomalías que no están relacionadas con una condición médica. Se recomienda evitar cualquier tipo de actividad física intensa, como correr largas distancias o levantar pesas, al menos 24 horas antes del examen.
2. Deshidratación
 No estar lo suficientemente hidratado puede hacer que la orina esté demasiado concentrada. Esto podría influir en los niveles de glucosa, proteínas, o incluso en la presencia de cristales en la orina. Asegúrate de estar bien hidratado, pero sin excederte en la ingesta de líquidos justo antes del examen, para evitar la dilución de la muestra.
No estar lo suficientemente hidratado puede hacer que la orina esté demasiado concentrada. Esto podría influir en los niveles de glucosa, proteínas, o incluso en la presencia de cristales en la orina. Asegúrate de estar bien hidratado, pero sin excederte en la ingesta de líquidos justo antes del examen, para evitar la dilución de la muestra.3. Retrasar la recolección de la muestra
Es importante no retrasar la recolección de la muestra por mucho tiempo después de despertarse, ya que la orina matutina es la más concentrada. Si se retrasa, puede afectar la precisión de los resultados, especialmente cuando se buscan proteínas, glucosa o células.
-
¿Es necesario prepararse para un electrocardiograma?
SRC:SelfWritten
 El electrocardiograma (ECG) es una prueba rápida y sencilla que se utiliza para evaluar la salud del corazón. Aunque es una prueba no invasiva, muchas personas se preguntan si deben prepararse de alguna manera antes de someterse a este examen. A continuación, responderemos a esta pregunta y explicaremos cómo prepararse para un electrocardiograma.
El electrocardiograma (ECG) es una prueba rápida y sencilla que se utiliza para evaluar la salud del corazón. Aunque es una prueba no invasiva, muchas personas se preguntan si deben prepararse de alguna manera antes de someterse a este examen. A continuación, responderemos a esta pregunta y explicaremos cómo prepararse para un electrocardiograma.¿Qué es un electrocardiograma?
Un electrocardiograma es una prueba que mide la actividad eléctrica del corazón. Se colocan pequeños electrodos en la piel del paciente, que capturan las señales eléctricas generadas por el corazón. Estas señales se registran y se representan en un gráfico llamado electrocardiograma.
La prueba permite detectar problemas como arritmias, infartos previos y otras afecciones cardíacas. Es un procedimiento rápido y no invasivo, lo que lo convierte en una herramienta esencial en la evaluación del estado de salud cardiovascular.
Preparación para un electrocardiograma
La buena noticia es que no se necesita una preparación especial antes de un electrocardiograma. Este es uno de los aspectos que hace que esta prueba sea tan conveniente. Sin embargo, hay algunas recomendaciones generales que pueden facilitar el proceso y garantizar que se obtengan resultados precisos.
Ropa cómoda y accesible
Es recomendable que el paciente use ropa cómoda, especialmente en la parte superior del cuerpo. Durante el examen, se deben colocar electrodos en el pecho, brazos y piernas. Por lo tanto, es ideal llevar ropa que permita acceso fácil a estas áreas. Algunas personas optan por usar camisetas o blusas con botones, lo que facilita el proceso.
Evitar cremas o lociones en la piel
Es importante evitar aplicar cremas, lociones o aceites en la piel antes del examen. Estas sustancias pueden interferir con la adherencia de los electrodos y dificultar la captura de las señales eléctricas. La piel debe estar limpia y libre de cualquier sustancia que pueda afectar la prueba.
No es necesario ayuno ni restricción alimentaria
A diferencia de otras pruebas médicas, no es necesario ayuno ni ninguna restricción alimentaria antes de un electrocardiograma. El paciente puede comer normalmente antes de la prueba. Sin embargo, se recomienda que el paciente evite grandes cantidades de cafeína o estimulantes, ya que estos pueden alterar el ritmo cardíaco y afectar los resultados.
Mantener la calma y evitar el estrés
El estrés y la ansiedad pueden influir en los resultados del electrocardiograma. Para obtener una medición precisa, es importante que el paciente se mantenga relajado durante el examen. Si es posible, es recomendable evitar actividades estresantes antes de la prueba. En algunos casos, los médicos pueden recomendar que el paciente realice una respiración profunda o meditación breve para reducir el estrés.
Duración y proceso del electrocardiograma
El electrocardiograma es un examen rápido. Una vez que el paciente se ha preparado y se encuentra cómodo, el procedimiento en sí suele durar entre 5 y 10 minutos. Durante este tiempo, los electrodos se colocan en el pecho, las piernas y los brazos del paciente. Estos electrodos no causan dolor, solo una ligera sensación de pegamento cuando se adhieren a la piel.
Después de colocar los electrodos, el paciente debe permanecer quieto y relajado mientras se realiza la medición. Las señales eléctricas del corazón se registran en un gráfico, y el procedimiento finaliza en un corto período de tiempo.
¿Hay algo que pueda interferir en los resultados?
Aunque la preparación para un electrocardiograma es sencilla, hay algunos factores que pueden interferir con los resultados. El más común es el movimiento. Si el paciente se mueve durante el examen, las señales eléctricas pueden no registrarse correctamente, lo que podría afectar la precisión de los resultados.
El uso de dispositivos electrónicos cercanos, como teléfonos móviles o marcapasos, también puede interferir con la prueba. Por esta razón, es recomendable que el paciente apague o coloque su teléfono móvil en modo avión antes de la prueba.
¿Es doloroso un electrocardiograma?
El electrocardiograma no es doloroso. Los electrodos que se colocan en la piel son pequeños y no causan dolor ni incomodidad. En algunos casos, el paciente puede sentir una ligera presión al colocar los electrodos, pero esto es temporal y no genera molestias significativas. El procedimiento es completamente indoloro y no invasivo.
Conclusión
En resumen, prepararse para un electrocardiograma es sencillo y no requiere grandes esfuerzos. Solo es necesario estar cómodo, limpio de cremas o lociones, y mantener la calma. La prueba es rápida y no invasiva, lo que la convierte en una excelente herramienta para evaluar la salud del corazón. Si tienes alguna inquietud o pregunta, no dudes en consultar a tu médico antes del examen.
-
¿Qué es la tomografía y cómo se utiliza en diagnóstico médico?
SRC:SelfWritten
 La tomografía es una herramienta clave en el campo de la medicina moderna. Este procedimiento permite obtener imágenes detalladas del interior del cuerpo humano. Su precisión y versatilidad la convierten en un pilar fundamental para el diagnóstico de diversas enfermedades. En este artículo, exploraremos qué es la tomografía, cómo funciona y cuáles son sus principales aplicaciones.
La tomografía es una herramienta clave en el campo de la medicina moderna. Este procedimiento permite obtener imágenes detalladas del interior del cuerpo humano. Su precisión y versatilidad la convierten en un pilar fundamental para el diagnóstico de diversas enfermedades. En este artículo, exploraremos qué es la tomografía, cómo funciona y cuáles son sus principales aplicaciones.¿Qué es la tomografía?
La tomografía, también conocida como tomografía axial computarizada (TAC), es una técnica de diagnóstico por imágenes. Utiliza rayos X y tecnología computarizada para generar imágenes tridimensionales del cuerpo.
A diferencia de las radiografías tradicionales, la tomografía permite observar con mayor detalle tejidos, órganos y estructuras internas. Esto es posible gracias a los cortes transversales que se obtienen durante el estudio.
La tomografía es segura y rápida. Por ello, se utiliza con frecuencia para diagnosticar condiciones médicas complejas.
¿Cómo funciona la tomografía?
El procedimiento de tomografía combina el uso de rayos X con un equipo computarizado avanzado. Durante el estudio, el paciente se recuesta en una mesa que se desliza dentro de un escáner circular. Este dispositivo emite rayos X desde diferentes ángulos y capta las imágenes resultantes.
El equipo computarizado procesa estas imágenes para crear vistas detalladas del área examinada. En algunos casos, se utiliza un medio de contraste para mejorar la visualización de estructuras específicas.
El proceso es rápido y no invasivo, lo que lo hace ideal para emergencias médicas y evaluaciones detalladas.
Aplicaciones comunes de la tomografía
La tomografía tiene múltiples usos en el diagnóstico médico. A continuación, destacamos algunas de sus aplicaciones más comunes:
Diagnóstico de enfermedades
La tomografía es esencial para identificar enfermedades como tumores, infecciones y trastornos neurológicos. Su capacidad para mostrar imágenes precisas permite detectar anomalías en etapas tempranas.
Evaluación de lesiones
En casos de accidentes o traumas, la tomografía se utiliza para evaluar fracturas, hemorragias internas y daños en órganos vitales. Esto ayuda a los médicos a determinar el tratamiento adecuado.
Planificación de cirugías
La tomografía es útil para planificar procedimientos quirúrgicos complejos. Proporciona a los cirujanos una visión clara de la anatomía del paciente, lo que reduce riesgos durante la intervención.
Seguimiento de tratamientos
Los médicos utilizan la tomografía para monitorear la efectividad de tratamientos como quimioterapia o radioterapia. Esto permite ajustar las estrategias terapéuticas según sea necesario.
Diagnóstico de enfermedades cardíacas
La tomografía también se utiliza para evaluar problemas cardiovasculares. Puede detectar obstrucciones en las arterias y proporcionar información sobre la salud del corazón.
Beneficios de la tomografía en el diagnóstico médico
La tomografía ofrece numerosos beneficios para los pacientes y los médicos. Entre las principales ventajas se incluyen:
- Imágenes de alta resolución: Proporciona detalles precisos de las estructuras internas del cuerpo.
- Rápida obtención de resultados: Ideal para emergencias médicas que requieren diagnósticos inmediatos.
- No invasiva: No requiere incisiones ni procedimientos complejos.
- Versatilidad: Es útil para evaluar múltiples áreas del cuerpo.
Gracias a estas características, la tomografía se ha convertido en una herramienta indispensable en la medicina moderna.
¿Es segura la tomografía?
La tomografía es un procedimiento seguro para la mayoría de las personas. Aunque implica la exposición a rayos X, las dosis utilizadas son bajas y cuidadosamente controladas.
En algunos casos, el medio de contraste puede causar reacciones alérgicas leves. Por esta razón, es importante informar al médico sobre cualquier historial de alergias antes del estudio.
Las mujeres embarazadas deben evitar la tomografía, salvo que sea estrictamente necesario, para proteger al feto de la exposición a la radiación.
Preparación para un estudio de tomografía
La preparación para una tomografía varía según el tipo de estudio y la zona a examinar. En general, se recomienda:
- Evitar comer o beber varias horas antes del procedimiento si se usará medio de contraste.
- Informar al médico sobre medicamentos actuales, alergias o condiciones de salud.
- Usar ropa cómoda y evitar accesorios metálicos.
El técnico explicará el procedimiento antes de comenzar, lo que ayuda a reducir la ansiedad del paciente.
Conclusión
La tomografía es una herramienta esencial en el diagnóstico médico moderno. Su precisión y versatilidad permiten identificar y tratar diversas enfermedades con eficacia. Desde la detección de tumores hasta la planificación de cirugías, su impacto en la salud es invaluable. Si tienes dudas sobre este procedimiento, consulta con tu médico para obtener orientación personalizada.
-
¿Es seguro el ultrasonido obstétrico para el bebé y la madre?
SRC:SelfWritten
El ultrasonido obstétrico es una herramienta fundamental en el cuidado prenatal moderno. Su capacidad para obtener imágenes detalladas del bebé y del útero ha convertido a este procedimiento en un estándar durante el embarazo. Sin embargo, muchas madres se preguntan si es completamente seguro para ellas y sus bebés.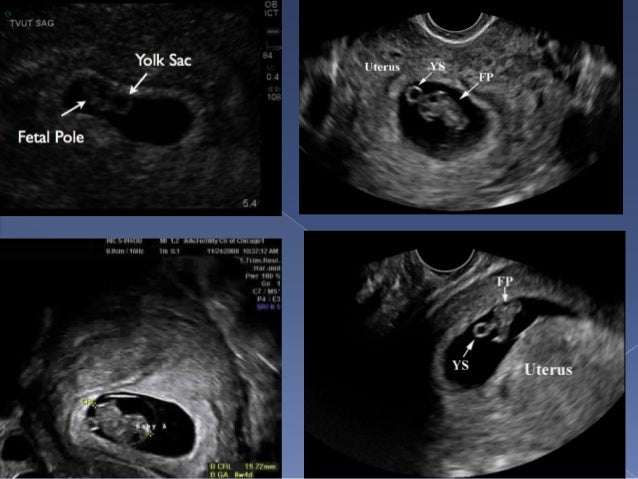 La seguridad de los procedimientos médicos es una prioridad, y el ultrasonido obstétrico no es una excepción. Este examen ha sido ampliamente estudiado y demostrado como una técnica no invasiva y libre de riesgos significativos cuando se realiza adecuadamente.
La seguridad de los procedimientos médicos es una prioridad, y el ultrasonido obstétrico no es una excepción. Este examen ha sido ampliamente estudiado y demostrado como una técnica no invasiva y libre de riesgos significativos cuando se realiza adecuadamente.¿Cómo funciona el ultrasonido obstétrico?
El ultrasonido obstétrico utiliza ondas sonoras de alta frecuencia para crear imágenes del interior del cuerpo. Estas ondas rebotan en los tejidos y fluidos, generando imágenes en tiempo real. A diferencia de los rayos X, no emplea radiación ionizante, lo que lo hace completamente seguro para el bebé y la madre.
Este procedimiento se realiza de manera externa en la mayoría de los casos, deslizando un transductor sobre el abdomen de la madre. En situaciones específicas, como en las primeras semanas de embarazo, puede ser necesario un ultrasonido transvaginal para obtener imágenes más claras. En cualquiera de sus formas, el ultrasonido obstétrico está diseñado para garantizar la seguridad de ambos.
Estudios que respaldan la seguridad del ultrasonido obstétrico
Diversas investigaciones han confirmado que el ultrasonido obstétrico no tiene efectos adversos en el desarrollo del bebé ni en la salud de la madre. Las ondas sonoras utilizadas en este procedimiento no causan daño a los tejidos ni generan calor en niveles peligrosos.
Las organizaciones de salud, como la Organización Mundial de la Salud (OMS), avalan su uso como una práctica segura. Los médicos que realizan estos exámenes están capacitados para utilizar la tecnología de manera responsable y evitar exposiciones innecesarias.
Aunque el ultrasonido obstétrico es seguro, es importante que se realice únicamente cuando sea necesario y bajo la supervisión de un profesional médico. Evitar el uso indiscriminado del ultrasonido asegura que se mantenga como una herramienta beneficiosa y segura.
Beneficios del ultrasonido obstétrico para la salud prenatal
El ultrasonido obstétrico no solo es seguro, sino que también ofrece beneficios significativos para la salud prenatal. Permite monitorear el desarrollo del bebé, identificar problemas a tiempo y brindar tranquilidad a los padres. Detectar complicaciones tempranas puede marcar una gran diferencia en el curso del embarazo.
Además, fortalece el vínculo emocional entre los padres y el bebé al ofrecer la posibilidad de ver imágenes en tiempo real. Esta experiencia única refuerza la conexión familiar y brinda confianza sobre el progreso del embarazo.
Los avances tecnológicos han permitido mejorar la calidad de las imágenes obtenidas durante el ultrasonido. Estas mejoras no solo ofrecen mayor precisión, sino que también contribuyen a un monitoreo más detallado y seguro del bebé.
Precauciones para un ultrasonido obstétrico seguro
Aunque el ultrasonido obstétrico es seguro, existen ciertas recomendaciones para garantizar su correcto uso. Es importante que se realice únicamente cuando sea indicado por un médico. Esto evita exposiciones innecesarias y asegura que el procedimiento tenga un propósito claro.
Los profesionales médicos están capacitados para ajustar los parámetros del ultrasonido según las necesidades del paciente. Esto minimiza cualquier riesgo y asegura que el examen sea efectivo y seguro.
Además, es fundamental evitar ultrasonidos con fines recreativos o sin supervisión médica. Estos usos no garantizan las mismas condiciones de seguridad y pueden exponer al bebé y a la madre a riesgos innecesarios.
¿Por qué confiar en el ultrasonido obstétrico?
El ultrasonido obstétrico es una herramienta confiable y ampliamente utilizada en el cuidado prenatal. Su seguridad está respaldada por años de investigación y por el consenso de expertos en salud. Su capacidad para ofrecer información valiosa sobre el embarazo lo convierte en una práctica indispensable.
Desde confirmar el embarazo hasta evaluar el desarrollo del bebé, este procedimiento es clave para un embarazo saludable. Su uso adecuado garantiza que tanto la madre como el bebé reciban el mejor cuidado posible.
Al confiar en el ultrasonido obstétrico, los padres no solo obtienen tranquilidad, sino también la certeza de que su bebé está siendo monitoreado de manera segura. Consultar con un médico sobre el momento adecuado para realizar este examen es la mejor manera de aprovechar sus beneficios.
Un examen seguro y esencial
El ultrasonido obstétrico es un procedimiento seguro que forma parte integral del cuidado prenatal. Su capacidad para proporcionar imágenes detalladas y evaluar el desarrollo fetal lo convierte en una herramienta invaluable durante el embarazo.
Realizado bajo la supervisión de un médico, este examen no representa riesgos significativos para el bebé o la madre. Al contrario, ofrece beneficios importantes, como la detección temprana de problemas y la tranquilidad de saber que el embarazo progresa adecuadamente.
Confiar en el ultrasonido obstétrico como parte del seguimiento prenatal es una decisión informada y respaldada por la ciencia. Este procedimiento es una garantía de seguridad y bienestar tanto para la madre como para el bebé.
-
¿Es necesario realizarse una colposcopia si tengo un Papanicolaou anormal?
SRC:SelfWritten
 Un resultado anormal en un Papanicolaou puede generar inquietud y dudas. Muchas veces, en estos casos, los médicos recomiendan una colposcopia. Este procedimiento permite analizar más a fondo las células del cuello uterino para determinar la causa de las alteraciones.
Un resultado anormal en un Papanicolaou puede generar inquietud y dudas. Muchas veces, en estos casos, los médicos recomiendan una colposcopia. Este procedimiento permite analizar más a fondo las células del cuello uterino para determinar la causa de las alteraciones.La colposcopia es una herramienta esencial para confirmar o descartar problemas graves. A continuación, se explica su importancia y cómo complementa al Papanicolaou en el diagnóstico.
¿Qué significa tener un Papanicolaou anormal?
El Papanicolaou es un estudio de rutina que detecta cambios celulares en el cuello uterino. Un resultado anormal significa que se han encontrado células que no son típicas.
Estas anomalías pueden ser leves o indicar problemas más serios. Entre las causas comunes se encuentran:
- Inflamación: Producida por infecciones o irritaciones.
- Virus del papiloma humano (VPH): Una infección de transmisión sexual que puede causar cambios celulares.
- Células precancerosas o cancerosas: Alteraciones que requieren atención inmediata.
Un resultado anormal no siempre significa cáncer. Sin embargo, requiere un análisis más detallado para identificar la causa.
COLPOSCOPIA: ¿Por qué se recomienda tras un Papanicolaou anormal?
La colposcopia es un procedimiento que permite observar el cuello uterino, la vagina y la vulva con mayor detalle. Se utiliza para evaluar las áreas afectadas detectadas en el Papanicolaou.
El médico utiliza un colposcopio, que amplifica la vista del tejido cervical. En algunos casos, se aplica una solución especial para resaltar áreas sospechosas.
Si se identifican anomalías, el médico puede tomar una biopsia. Esto implica extraer una pequeña muestra de tejido para analizarla en laboratorio.
La colposcopia asegura un diagnóstico más preciso y completo. Esto permite identificar problemas que no pueden detectarse solo con el Papanicolaou.
¿Cómo complementa la colposcopia al Papanicolaou?
El Papanicolaou es una herramienta de detección temprana, pero no siempre proporciona suficiente información. Por ejemplo, no identifica la ubicación exacta de las células anormales ni su gravedad.
La colposcopia complementa al Papanicolaou al ofrecer una evaluación visual detallada del tejido. También permite realizar una biopsia cuando es necesario.
Este procedimiento ayuda a confirmar diagnósticos y a planificar tratamientos adecuados. Es un paso esencial para evitar diagnósticos incompletos o tardíos.
Beneficios de realizarse una colposcopia
Realizarse una colposcopia tras un Papanicolaou anormal tiene numerosos beneficios:
- Diagnóstico temprano: Detecta lesiones precancerosas o cancerosas en etapas iniciales.
- Prevención de complicaciones: Permite tratar las anomalías antes de que se conviertan en problemas graves.
- Tranquilidad: Descarta posibles enfermedades y brinda un diagnóstico claro.
Este procedimiento contribuye a preservar la salud cervical y a prevenir enfermedades como el cáncer de cuello uterino.
¿Qué esperar durante una colposcopia?
La colposcopia es un procedimiento sencillo que suele durar entre 10 y 20 minutos. Se realiza en un consultorio médico y no requiere hospitalización.
La paciente se coloca en una posición similar a la de un examen ginecológico. El médico introduce un espéculo para abrir las paredes vaginales y facilitar la observación.
El colposcopio no entra en contacto con el cuerpo. Si se realiza una biopsia, se puede sentir un leve pinchazo o molestia.
Tras el procedimiento, las pacientes suelen retomar sus actividades normales el mismo día. En caso de biopsia, es posible experimentar un sangrado leve o manchado durante unos días.
Riesgos de no realizarse una colposcopia
Ignorar un Papanicolaou anormal puede tener consecuencias graves. Las lesiones precancerosas no detectadas pueden evolucionar a cáncer cervical con el tiempo.
Además, infecciones no tratadas pueden causar complicaciones mayores y afectar la salud reproductiva. La colposcopia permite identificar y tratar estas afecciones de manera oportuna.
El diagnóstico temprano siempre es clave para un tratamiento exitoso y para reducir riesgos innecesarios.
Importancia del diagnóstico temprano
Realizarse una colposcopia tras un resultado anormal asegura una evaluación completa de la salud cervical. Detectar problemas en etapas iniciales aumenta las probabilidades de tratamiento exitoso.
Este procedimiento también reduce la ansiedad al proporcionar un diagnóstico claro y detallado. Seguir las recomendaciones médicas es fundamental para mantener la salud a largo plazo.
Un diagnóstico temprano salva vidas y mejora la calidad de vida de las pacientes.
¿Es realmente necesaria una colposcopia?
Sí, es necesaria si el Papanicolaou muestra resultados anormales. Este procedimiento complementa al Papanicolaou al ofrecer una visión más detallada y precisa.
La colposcopia permite confirmar diagnósticos y planificar tratamientos eficaces. Es una herramienta clave para la prevención y el cuidado integral de la salud femenina.
Consultando al médico y siguiendo sus recomendaciones, es posible garantizar un manejo adecuado de cualquier anomalía detectada. La colposcopia es una inversión en la salud y el bienestar.
-
¿Qué enfermedades detecta un ultrasonido hepatobiliar?
SRC:SelfWritten
El ultrasonido hepatobiliar es una herramienta fundamental en la medicina para evaluar el estado del hígado, la vesícula biliar y las vías biliares. Este examen no invasivo utiliza ondas sonoras para crear imágenes detalladas de estas estructuras y detectar posibles anomalías. En este artículo, exploraremos las enfermedades que puede detectar un ultrasonido hepatobiliar y por qué es tan importante para el diagnóstico temprano de diversas condiciones.¿Qué es un ultrasonido hepatobiliar?
 Un ultrasonido hepatobiliar es un examen de diagnóstico por imagen que permite visualizar el hígado, la vesícula biliar y las vías biliares. Mediante el uso de ondas sonoras, se genera una imagen en tiempo real que ayuda a los médicos a identificar problemas como infecciones, cálculos, tumores y otras enfermedades. Este tipo de ultrasonido es rápido, no invasivo y no utiliza radiación, lo que lo convierte en una herramienta segura para pacientes de todas las edades.
Un ultrasonido hepatobiliar es un examen de diagnóstico por imagen que permite visualizar el hígado, la vesícula biliar y las vías biliares. Mediante el uso de ondas sonoras, se genera una imagen en tiempo real que ayuda a los médicos a identificar problemas como infecciones, cálculos, tumores y otras enfermedades. Este tipo de ultrasonido es rápido, no invasivo y no utiliza radiación, lo que lo convierte en una herramienta segura para pacientes de todas las edades.Enfermedades hepáticas detectadas por ultrasonido
Uno de los principales usos del ultrasonido hepatobiliar es la detección de enfermedades hepáticas. Algunas de las condiciones más comunes que se pueden identificar incluyen:
- Hígado graso (esteatosis hepática): Esta condición ocurre cuando se acumula grasa en las células del hígado. Aunque a menudo es asintomática, el ultrasonido puede mostrar la presencia de grasa en el hígado, lo que puede ser un indicador de riesgo para enfermedades más graves como la cirrosis.
- Cirrosis hepática: La cirrosis es una enfermedad crónica del hígado que resulta en daño y cicatrización del tejido hepático. El ultrasonido puede detectar los cambios estructurales en el hígado, como nódulos y áreas de fibrosis, lo que permite un diagnóstico temprano.
- Quistes hepáticos: Los quistes son sacos llenos de líquido que se pueden formar en el hígado. A menudo son benignos, pero su detección mediante ultrasonido es esencial para descartar complicaciones.
- Tumores hepáticos: Aunque los ultrasonidos no siempre pueden determinar si un tumor es benigno o maligno, pueden identificar masas sospechosas en el hígado, lo que justifica la realización de pruebas adicionales.
Enfermedades de la vesícula biliar
El ultrasonido hepatobiliar también es clave para detectar problemas en la vesícula biliar. Algunas de las enfermedades comunes que se pueden identificar incluyen:
- Cálculos biliares (litiasis biliar): Los cálculos son piedras que se forman en la vesícula biliar y pueden bloquear el flujo de la bilis. Un ultrasonido es el método más común para detectar estos cálculos, ya que pueden aparecer como sombras en la imagen.
- Colecistitis: Es la inflamación de la vesícula biliar, generalmente causada por una infección o una obstrucción debido a cálculos. El ultrasonido puede mostrar engrosamiento de las paredes de la vesícula biliar, lo que indica inflamación.
- Infecciones o abscesos: En algunos casos, el ultrasonido puede detectar abscesos o áreas infectadas en la vesícula biliar, lo que puede indicar una infección grave que requiere tratamiento inmediato.
Trastornos en las vías biliares
El ultrasonido hepatobiliar también es eficaz para evaluar las vías biliares, que son los conductos que transportan la bilis desde el hígado y la vesícula biliar hacia el intestino delgado. Algunas de las condiciones que se pueden detectar incluyen:
- Obstrucción de las vías biliares: Los cálculos biliares o tumores pueden bloquear el flujo de bilis, lo que provoca ictericia y otros síntomas. El ultrasonido es una excelente herramienta para detectar estas obstrucciones.
- Dilatación de las vías biliares: Cuando las vías biliares se dilatan debido a una obstrucción o una infección, el ultrasonido puede mostrar el aumento del tamaño de estos conductos, lo que ayuda en el diagnóstico.
Problemas relacionados con infecciones
El ultrasonido hepatobiliar es útil para detectar infecciones en el hígado y la vesícula biliar. Entre las infecciones más comunes que se pueden identificar mediante este examen están:
- Abscesos hepáticos: Son acumulaciones de pus dentro del hígado que pueden ser causadas por infecciones bacterianas. El ultrasonido puede mostrar áreas hiperecoicas (brillantes) en el hígado, lo que indica la presencia de un absceso.
- Infecciones biliares: Las infecciones en las vías biliares pueden ser difíciles de detectar sin estudios adecuados. El ultrasonido puede identificar áreas infladas o afectadas por infección en las vías biliares, facilitando un diagnóstico temprano.
¿Qué hacer tras un diagnóstico mediante ultrasonido hepatobiliar?
Si un ultrasonido hepatobiliar detecta alguna anomalía, es fundamental seguir las recomendaciones médicas para obtener un diagnóstico definitivo. Dependiendo de los hallazgos, pueden ser necesarios estudios complementarios, como análisis de sangre, tomografía computarizada (TC) o resonancia magnética (RM). Además, el médico puede sugerir un tratamiento basado en la enfermedad detectada, ya sea medicamentos, cirugía o cambios en el estilo de vida.
Conclusión
El ultrasonido hepatobiliar es una herramienta esencial para detectar diversas enfermedades del hígado, vesícula biliar y vías biliares. Gracias a su capacidad para identificar problemas como hígado graso, cálculos biliares, cirrosis, tumores y más, este examen permite un diagnóstico temprano y facilita la toma de decisiones para el tratamiento adecuado. Si se detecta alguna anomalía, es crucial seguir el consejo médico y someterse a estudios adicionales para garantizar una atención oportuna y efectiva.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
